Da Chest Physicians
A cura di Christopher J. Harrison, MD
RSV, influenza e ora SARS-CoV2 causano picchi epidemiologici respiratori invernali annuali. Per i bambini di età inferiore ai 5 anni, RSV è la causa principale: circa 2.000.000 di visite ambulatoriali/al pronto soccorso e circa 75.000 ricoveri ospedalieri all’anno. La malattia da RSV varia dalle infezioni delle vie respiratorie superiori, ad esempio nei bambini più grandi e negli adulti sani, alle malattie più gravi delle vie respiratorie inferiori nei bambini piccoli e negli anziani. I neonati prematuri e i gruppi ad alto rischio sono particolarmente inclini a malattie gravi. Ogni anno si verificano fino a 300 decessi pediatrici da RSV. Le stagioni “normali” di RSV iniziano a metà novembre, raggiungono il picco tra fine dicembre e gennaio e terminano dopo aprile. Si noti che stagioni più lunghe si verificano alle latitudini meridionali, ad esempio in Texas o Florida. Ma ultimamente le stagioni di RSV sono state tutt’altro che normali.
Dal 2015-2016 al 2022-2023
I dati RSV del Pediatric Health Information System (PHIS), raccolti in oltre 49 ospedali pediatrici statunitensi dal 2015 all’inizio del 2023, mostrano quanto ultimamente siano state folli le stagioni RSV. I mesi coinvolti, l’intensità e la durata di quattro stagioni prepandemiche erano piuttosto “normali”. La stagione 2019-2020 è iniziata normalmente, ha raggiunto il picco a gennaio 2020 e ha rallentato come previsto a febbraio. Ma quando sono entrate in vigore le restrizioni per SARS-Cov-2 a metà marzo, i rilevamenti RSV sono crollati quasi a zero (lo stesso vale per altri virus respiratori). Una pausa di quasi 14 mesi per RSV ha fatto sì che la stagione RSV 2020-2021 non si sia mai materializzata. Tuttavia, RSV non aveva ancora finito con noi nel 2021. È rimbalzato a maggio con ricoveri ospedalieri settimanali che hanno raggiunto il picco a fine luglio; questa “stagione di ripresa” è durata 9 mesi, non scendendo al livello di base fino a febbraio 2022.
Si sarebbe dovuto aspettarsi un “disturbo nella Forza” post-pandemia, come avrebbe detto Yoda; ma di sicuro non si sarebbe dovuto registrare una stagione prolungata di RSV estate/autunno/inizio inverno. Era come se due stagioni “normali” fossero state compresse in una stagione tardiva ma lunga. Per non essere da meno, la stagione RSV 2022-2023 è iniziata presto (settembre) e i ricoveri ospedalieri sono saliti alle stelle, raggiungendo il picco a novembre con un numero più che doppio rispetto a qualsiasi altro anno dal 2015, sovraccaricando gli ospedali (le stagioni dell’influenza e della SARS-CoV-2 erano co-circolanti). La stagione si è però conclusa presto (marzo 2023).
La stagionalità/intensità di RSV, quindi, si sono dimostrate atipiche nel post-pandemia, ma c’era qualcos’altro di diverso? Alcuni dati del 2021-2023 suggeriscono una maggiore malattia da RSV nei bambini più grandi, piuttosto che nei soliti bambini di età inferiore ai 18 mesi che attraversano il loro primo inverno. Una maggiore RSV assistita da personale medico in età avanzata (2-4 anni di vita) potrebbe essere dovuta all’anno della pandemia senza che la circolazione di RSV distorcesse l’immunità di gregge, ovvero i bambini più grandi sono rimasti RSV naive. Altri dati suggeriscono che l’aumento apparente fosse in realtà solo un test virale multiplex più frequente nei bambini più grandi innescato dalla co-circolazione di SARS-CoV-2.4 Sono necessari altri dati per decidere.
Dati RESP-NET CDC 2023-2024
L’ondata invernale 2023-2024 (Figura 1), misurata dai tassi cumulativi di ospedalizzazione per RSV, influenza e SARS-CoV-2 di RESP-NET per bambini da 0 a 5 anni, mostra che i mesi stagionali di tutti e tre i virus sono stati normali: inizio a fine ottobre 2023, picco tra fine dicembre e inizio gennaio e ritorno alla linea di base a metà maggio 2024. La stagione RSV è stata circa il 22% meno grave in base ai calcoli dell’area sotto la curva rispetto al 2022-2023, ma comunque peggiore rispetto agli anni pre-pandemici.
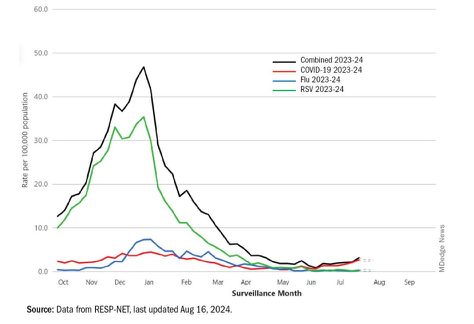
Ci si chiede se la stagione 2022-2023 del RSV avrebbe potuto essere peggiore se non fosse stato per l’utilizzo della fornitura limitata di nirsevimab.
“Viral Parade”
Ora ci prepariamo per l’ondata respiratoria del 2024-2025, chiedendoci cosa ci riserva la natura. Ci sarà la solita “parata dei virus respiratori”? La prevalenza del rinovirus e della parainfluenza aumenterà dopo alcune settimane di chiusura delle scuole, aggiungendosi all’ormai consueta ondata di SARS-CoV-2 estiva/autunnale? Sa notare che al 16 agosto, 27 stati degli USA avevano un’elevata rilevazione di SARS-CoV-2 nelle acque reflue. RSV e influenza inizieranno a ottobre/novembre, raggiungeranno il picco a gennaio (insieme all’aumento dell’attività di SARS-CoV-2), seguiti da una seconda ondata di parainfluenza con il calo di SARS-CoV-2, influenza e RSV ad aprile/maggio? Inoltre, le stagioni RSV e influenza saranno più o meno gravi rispetto agli ultimi 2 anni?
Previsione
La stagione respiratoria complessiva 2024-2025 sarà meno grave rispetto agli ultimi 2 anni e, si spera, rispetto ai recenti anni pre-pandemici. Qual è il modello per una stagione più mite? Innanzitutto, l’immunità di gregge ai virus non RSV e non influenzali (parainfluenza, rinovirus, metapneumovirus, adenovirus) nei bambini più grandi dovrebbe normalizzarsi dopo 2 anni di ritorno alle normali attività sociali. Quindi, non ci si aspetta mega-stagioni da loro. Il virus SARS-CoV-2 emergente (LB.1) è immunologicamente vicino ai suoi recenti antenati ancora in circolazione (KP.2, KP.2.3, KP.3 e KP.3.1.1), quindi l’immunità di gregge SARS-CoV2 esistente insieme all’assunzione di vaccini di richiamo raccomandati dovrebbero tenere a bada il SARS-CoV2.
L’influenza potrebbe essere la cattiva notizia
Quale tipo prevarrà? Ci sarà una deriva/spostamento o una mancata corrispondenza del vaccino ridurrà la sua efficacia ? Possiamo vaccinare almeno metà della popolazione contro l’influenza, data lo scetticismo da vaccino che permea la popolazione degli Stati Uniti? La stagione influenzale attualmente in corso nell’emisfero australe di solito ci aiuta a prevedere la nostra stagione. L’esperienza australiana di maggio-agosto 2024 (ancora in una traiettoria ascendente per gravità a metà agosto) non ha visto alcuna deriva/spostamento o mancata corrispondenza del vaccino. Tuttavia, questa stagione 2024 è stata grave quanto quella del 2022 (la peggiore in un decennio). Detto questo, oltre il 95% è stato di tipo A (principalmente H1N1 ma H3N2 è aumentato a luglio). Quindi, se la nostra stagione respiratoria complessiva 2024-2025 non sarà più mite, l’influenza è la colpevole più probabile. Per ridurre le possibilità che l’influenza sia l’unico neo, dobbiamo essere particolarmente proattivi con il vaccino antinfluenzale stagionale che torna alla tradizionale formulazione trivalente (un H1N1, un H3N2 e un tipo B). Tutto questo potrebbe andare a farsi benedire se l’influenza aviaria diventasse più trasmissibile, ma al momento sembra improbabile.
Stagione mite del RSV?
Nei mesi scorsi è stato approvato definitivamente da EMA un nuovo anticorpo monoclonale, Nirsevimab, che si caratterizza per una lunga emivita (protezione dimostrata per almeno 5 mesi, quindi per un periodo corrispondente alla stagione di rischio autunnale/invernale), e utilizzabile pertanto in singola somministrazione. Tale presidio ha dimostrato negli studi pre-registrativi di essere sicuro e di poter ridurre dell’80% le infezioni respiratorie da VRS che richiedono assistenza medica, e del 77% le infezioni respiratorie da RSV che richiedono ospedalizzazione. Con la disponibilità di Nirsevimab appare possibile una strategia di prevenzione universale delle malattie da Virus Respiratorio Sinciziale, che andrebbe inquadrata in termini regolatori ed organizzativi alla stregua di un programma vaccinale che interessi l’intera coorte di nuovi nati.
La stagione del RSV dovrebbe essere attenuata a causa del maggiore utilizzo sia del vaccino RSV materno (raccomandato dal CDC), che è notevolmente efficace, (una dose durante le settimane di gravidanza dalla 32a alla 36a, somministrata da settembre a gennaio) sia del nirsevimab (fino al 90% di riduzione dei ricoveri ospedalieri e delle visite al pronto soccorso). (Figura 2.)
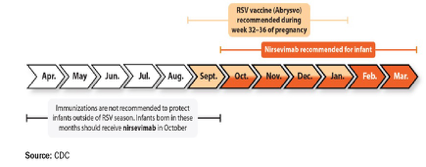
Ci si potrebbe aspettare anche che la malattia residua si verifichi principalmente nei bambini di età inferiore ai 18 mesi (la popolazione di età “normale” che sta vivendo il suo primo inverno), che non hanno ricevuto immunità passiva (madre RSV non vaccinata e bambino che non ha ricevuto nirsevimab). Alcune malattie si verificheranno comunque nei neonati/bambini ad alto rischio. Tuttavia, a differenza delle strategie di vaccinazione attiva, non è necessario un sistema immunitario competente per trarre beneficio dall’anticorpo passivo, sia transplacentare che somministrato direttamente.
Pensiero profondo
Cosa succederebbe – e potrebbe succedere – se il tradizionale aumento stagionale dei ricoveri ospedalieri per RSV non si materializzasse questa stagione? Se riuscissimo a ottenere un’elevata accettazione/assorbimento del vaccino materno e del nirsevimab infantile, la stagione RSV potrebbe assomigliare al drastico calo della malattia da rotavirus il secondo anno dopo l’introduzione del vaccino specifico. Potremmo chiederci: “Cosa è successo al RSV?”
Il dott. Harrison è professore di pediatria e malattie infettive pediatriche presso i Children’s Mercy Hospitals and Clinics di Kansas City, Missouri. Ha affermato di non avere dichiarazioni finanziarie rilevanti.